【援藏故事】张前:传承-守护-拯救

张前手记:5月4日上午9点半,大多数的藏族同胞还在小长假的休憩中,我却已经站在了西藏自治区人民医院高原所心脏重症监护室的患者床旁开始指导住院医师调整呼吸机参数。门口突然传来一阵喧嚣,意外地,一面锦旗送到了我的面前。它,来自第八批援藏工作队。
“援藏”,一年前是个梦想,一年后是项事业
2018年7月,国家医疗人才“组团式”援藏的召集令下达到北大人民医院。此时,我的女儿正面临初中升高中的中考大关。经历了一番激烈的思想斗争,我主动报名,积极申请,要求到援藏第一线。我的爱人王健伟在新华通讯社技术局工作,他力挺我的决定,愿意承担家庭重任。女儿王艺菲也坚决支持我的决定,她对我说:“我的人生我自己会努力争取,妈妈请放心!”

“援藏”,在一年前是个梦想。对于我,一个芸芸众生中的普通医生、知识分子或者说技术人员,是东西横跨4000公里,上下落差4000米,文明相差几十年,那么遥远和陌生。因此半年之前,当它真实地来到面前时,我其实是犹豫的。不知道是我选择了援藏,还是援藏选择了我,总之带着些许惶恐,些许豪情,我来到了西藏。
“援藏”,在一年后是项事业。对于我,何尝不是一段丰富的人生经历,我有艰辛付出,也有磨砺融入。清?喻昌《医门法律?问病论》:医,仁术也。仁人君子,必笃于情。而“援藏”,“舍得”二字足以诠释全部,舍得舒适安逸的生活,舍得丰厚的工作报酬,舍得原单位各种各样的机会,舍得父母儿女的浓浓亲情。得失不放心上,“援藏”只是舍生忘我地全力投入。
从心的传承到心的守护
我和我的梦想相遇,和援友们相识,和雪域高原相依。正所谓:援藏一载苦至亲,忠孝难全贯古今,雪域若不成功业,更愧京藏两地人。
“组团式”医疗援藏开始以来,西藏自治区人民医院心内科前三年援藏工作由北京大学第一医院承担,在丁燕生教授、盛琴慧教授、陈明教授及郑博教授的倾心支持和辛苦工作后,西藏自治区人民医院高原所心内科已初步建立包含心律失常专业组、冠脉专业组并行的现代心脏中心模型,并有独立术者6-7人。尚无完善的心脏重症专业组。

接过前人的托付,为了完成心的传承,携带着家庭的温暖,应西藏自治区人民医院高原所心内科迫切需求,我勇赴藏区,主持建立首个西藏自治区心脏重症监护病房医护梯队、完善急诊胸痛相关诊疗路径。完成了西藏自治区首个胸痛中心的认证。规范心脏重症监护病房感染控制流程、建立心脏重症监护病房床旁早晚交班制度、参与建立心脏重症监护病房护理交班规范表格。
成功救治肾功能衰竭合并急性心肌梗死、重症感染合并感染中毒性休克、心源性休克、难治性心衰、多器官功能衰竭、主动脉夹层、主动脉壁间血肿、高原性急性肺水肿、高原性急性脑水肿、恶性高血压等若干患者。2018年8月-2019年3月期间救治危重病人498人,死亡6人,死亡率控制在1%;而去年同期,高原所心内科救治危重病人198人,死亡32人,死亡率在16.2%,进步显而易见。
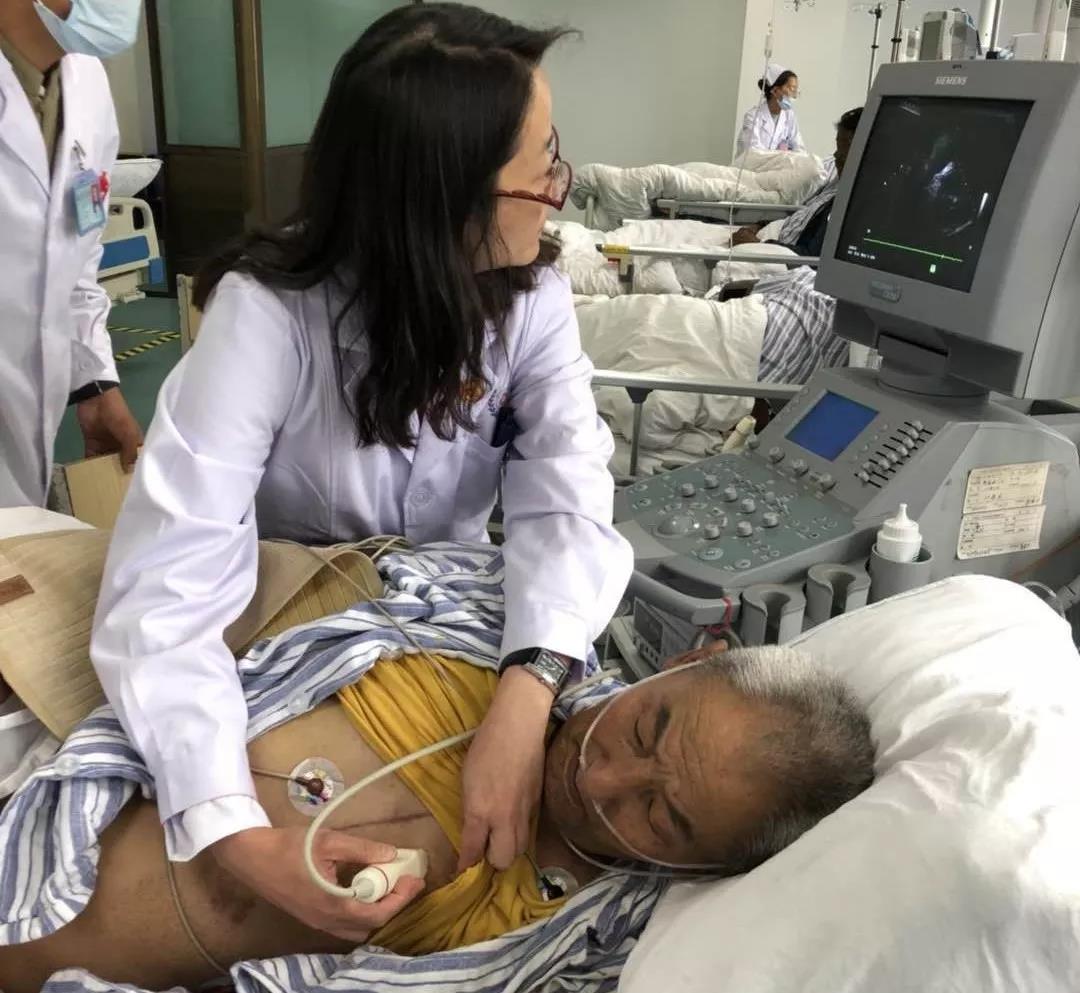
我主持并开展危重症患者的床旁超声心动图操作,同时开始进行危重病人经桡动脉有创血压监测,为患者的生命体征的准确评估提供更优化选择。申请血管内超声及OCT设备,计划开展相关医师及护理人员进行配套培训,增加了心脏重症诊治的核心力量。
联合北大人民医院心内监护护理梯队,开展京藏心脏重症监护护理远程培训。通过两地同时操作演示及短期进修培养有机结合,加速发展重症监护护理梯队。
依托微信平台建立本地多学科及京藏两地多学科联合会诊平台,凭借影像、实验室检查及查体视频等技术手段开展危重症及疑难病例联合诊治路径。接收并成功救治来自山南、林芝、昌都、那曲等地危重症患者数十人,确诊疑难病例并输送内地成功治疗12例。实现了真正意义上的双向转诊。
上医治未病之病。为了心的守护,我因地制宜。为方便西藏地区广大同胞就诊,快速有效甄别高血压及糖尿病患者的早期靶器官损害,开创西藏自治区建国以来首例高血压糖尿病及眼底病变联合门诊。

西藏地区医疗资源匮乏,患者前来就医时往往同时需要转战多个科室才能完成全部诊治;高原病作为系统性疾病会同时影响心血管和眼部等多个器官,对联合诊治有很高的要求。在此背景下,援藏专家团中的心内科、内分泌科和眼科专家联合提出开设三科联合门诊,前来就诊的患者仅需单次挂号,即可同时被三科医生同时接诊,相互协作完成全部诊治工作,不但大大简化了患者的就医流程,而且非常方便科间合作,协同完成患者管理。
开创首个真正意义的多学科专家共同坐诊的术前评估联合门诊,筛查并预防了约44%的围术期不良并发症。目前联合门诊已成为西藏自治区人民医院的一大特色。
从心的守护到心的拯救
2018年7月,我在北大医学部援藏医疗队出发仪式上的承诺铮铮在耳,从心的传承到心的守护,从心的守护又到心的拯救。我在雪域高原践行自己的誓言。
高原上病人的病情极易加重,我常常被电话催起来救治病人。4月29日那天,救治一例急性心梗患者的场景历历在目。
- 突发
16:40
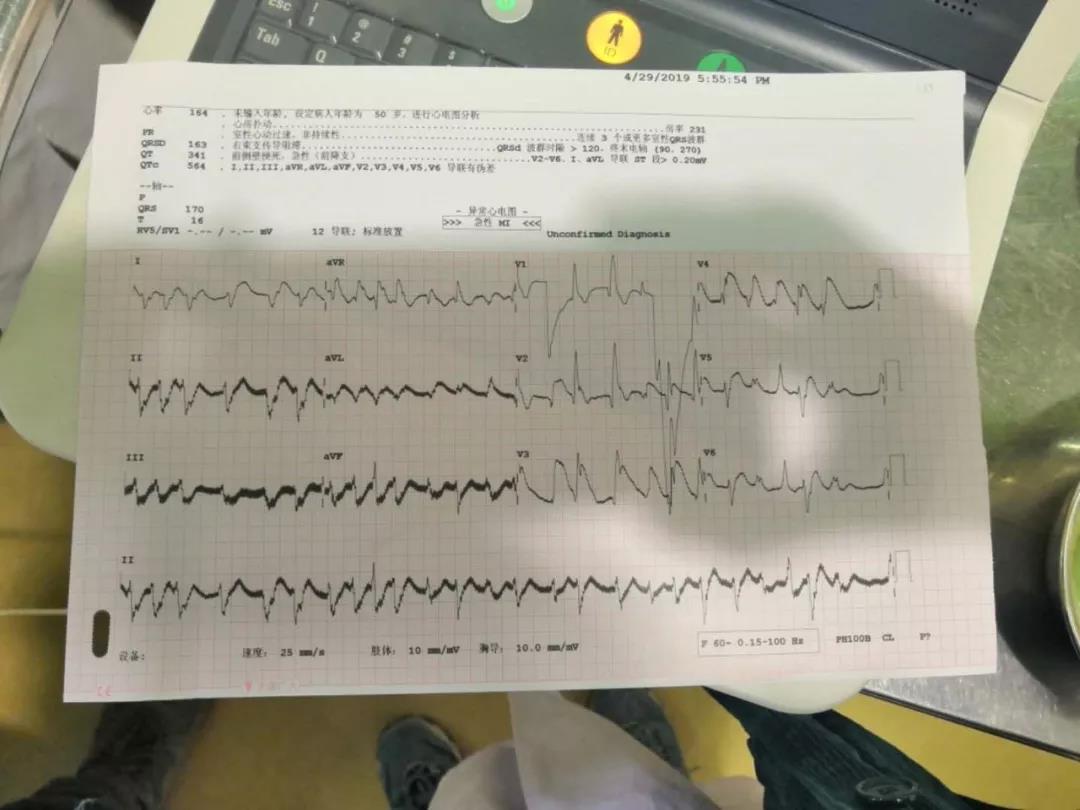
我突然接到急诊发来的会诊请求,昌都市组织部援藏干部王某突发剧烈胸痛27分钟,短暂询问了患者病情,我马上意识到患者存在急性心肌梗死可能。只用10分钟急速跑到急诊抢救室,我顾不得喘息,拿过心电图发现了胸前导联的ST-T段的广泛抬高,表现为经典的“墓碑T波”,毋庸置疑可以确诊为急性广泛前壁ST段抬高型心肌梗塞。
急性心肌梗死是西藏地区最常见的猝死原因之一,其院外死亡率非常高,即使入院后也有相当多的风险,急性心肌梗死属于心内科危重症,需要快速、及时、有效地开通梗死相关血管,该类病人需要全程治疗和综合管理。
我立即组织心内科胸痛中心开启绿色通道,导管室团队激活并随时待命,共同的目标是尽量缩短院内D-to-B时间,即Door(进医院门)-to-Balloon(导管球囊开通血管)的时间,D-to-B时间正是急性心梗治疗的关键指标。西藏自治区由于地域条件限制,D-to-B时间很难达到国际标准,往往在心梗发作10小时以上才可能实现导管介入干预治疗。而西藏自治区人民医院是少数拥有导管室建制的三级甲等医院之一。不巧的是,此时导管室内正在进行神经外科的介入手术,短时间患者不具备手术条件。
- 危急
17:00
心电监护不断出现“R on T室早”——这是一种极不稳定的征象,很容易诱发室颤,也说明这个患者生命垂危。没多久,患者突然出现抽搐,意识丧失,典型的阿斯综合征表现,心电监护提示室颤。

“赶紧抢救!”我立刻推来除颤仪,200J双相非同步电除颤一次,一边积极做着心外按压,继续室颤……
“再来!”再来电除颤一次,还是室颤!
“继续!”我一边心外按压,汗水已经顺着额头滑下,流入眼眶,刺激得眼泪直流。第三次电除颤!终于,患者恢复了窦性自主心律,脉搏恢复了,患者意识也渐渐转清。
17:05
危急时刻,不能等了,迅速排查禁忌症后,我当机立断,启动第二治疗方案:溶栓治疗。国际指南指出:在不具备手术条件的医院,急性ST段抬高型心肌梗死患者如果无溶栓禁忌证,发病<12小时的所有患者,尤其是发病时间≤3小时的患者溶栓治疗的即刻疗效与直接PCI相似。果然,溶栓后20分钟,患者胸痛开始缓解。
- 渐好
17:30
传来了好消息,为了拯救一条生命,神经外科介入团队的带头人援藏医生王斌教授加快手术进程,缩短了手术时间,腾出了介入手术台。
17:40
携带着便携除颤仪,我和急诊室的转运医护人员一路小跑推送患者到介入手术室,一路上不时地和患者简单对话,以判断患者的生命体征和精神状态是否稳定。急救床刚刚推进导管手术室,患者再发室颤,阿斯综合征,血压测不出。于是第四次200J双相非同步电除颤一次,同时积极给予心肺复苏。
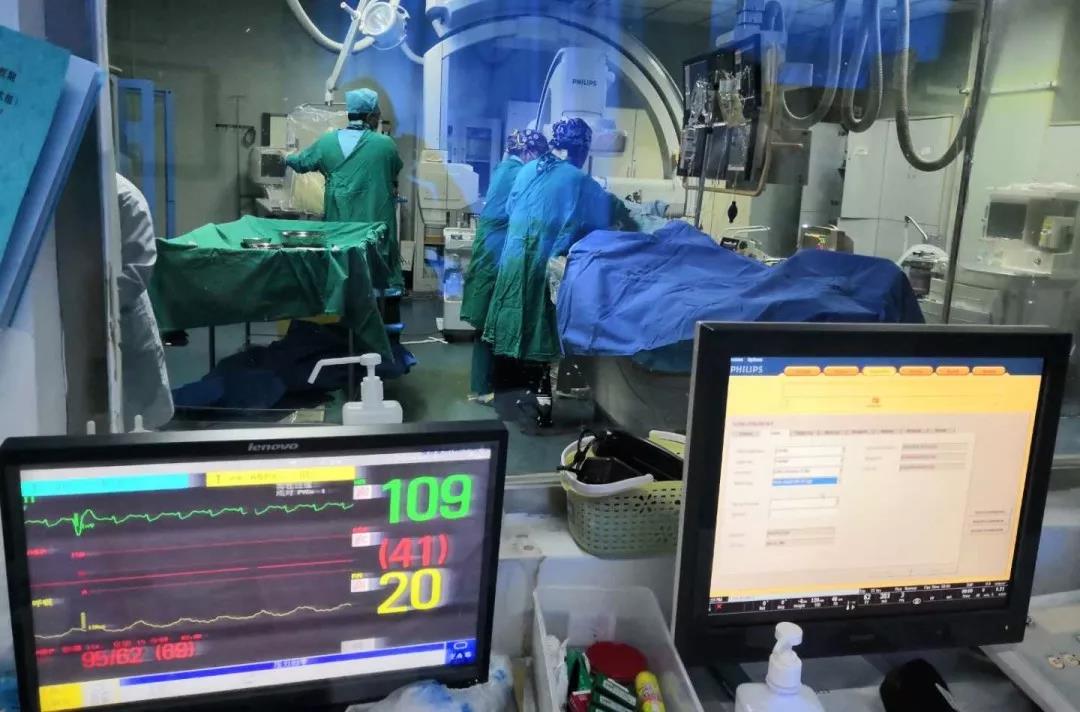
时间就是生命,几乎在除颤完成后的同时,心肺复苏后的患者上台。西藏自治区人民医院副院长、心内科格桑罗布教授,古桑拉姆副主任医师、央金医生、王世英护士长、次旦玉珍护士早已在心导管室待命,一接到病人,他们随即以最快的速度展开救治,从消毒穿刺到造影导管放置一气呵成。
造影结果发现,患者冠状动脉左前降支近端有明确血栓影,狭窄95%左右,但有血流通过,显示我及时的溶栓治疗奏效。术中抽吸出3cm左右白色血栓。
- 稳定
从患者入门16:40到手术台上17:50开通血管,时间仅70分钟,而D-to-B时间的国际标准是90分钟之内。甚至以更严格的国际标准评判,急性ST段抬高型心肌梗死患者首次医疗接触(First Medical Contact,FMC)后紧急血运重建应缩短至2小时内,我率领的胸痛中心团队也完全达标。此次急性心肌梗死的处理可以说是教科书级别的救治,达国内一流水平,就是在西藏自治区目前文献记载的同类急性心肌梗死救治中也是名列前茅。
对急性心梗患者而言,时间就是心肌。早一分钟手术就等于多一些心肌存活概率,早期降低死亡率,远期改善心肌功能。每一次高危心梗的急速救治都是一次与死神的赛跑。而我的赛跑是在高高海拔地区缺氧环境中实现的。种种艰难不可一一描述。
优化救治流程,实现“无缝”对接是胸痛中心的建立目标。经过我与西藏自治区格桑罗布院长及达娃次仁主任带领下的心内科团队的共同营建,完成了一次完美的心的拯救。
有一种生活,没有经历就不知道其中的艰辛;有一种艰辛,没有体会就不知道其中的快乐。不忘初心,我们的坚守成全的是国家信托和组织重任。不辱使命,我们的努力让生命如格桑花在雪域高原绚烂绽放。
(张前 北京大学人民医院心脏中心副主任医师、第四批组团式援藏队员)
编辑:郑凌冰


