北大医院肝胆胰肿瘤MDT团队为巨大肝癌患者成功“拆弹”

MDT团队,
就是多学科的专家坐在一起,
充分发挥各自专长,
为每个病例制定最优化、个性化治疗方案;
同时避免多个科室重复检查和治疗,
提高诊疗效率,
提高治疗计划的科学性和可行性。
今天我们要为大家推荐的就是,
北大医院肝胆胰肿瘤MDT团队!

肝细胞肝癌(HCC)具有易复发、广转移、难根治、预后差的特点,尤其是合并肝炎肝硬化的患者,由于手术的耐受性极差,治疗困难,成为患者和外科医生共同的梦魇。北大医院肝胆胰肿瘤MDT团队由杨尹默教授牵头,让更多肝胆胰肿瘤患者得到了个体化的综合治疗措施,为患者点亮了生的希望。近日,一位合并严重肝硬化的巨大肝癌患者在经历了9个月的联合治疗后,成功进行了手术根治,最终获得病理完全缓解。目前患者已顺利康复出院,未来有望获得长期生存。
让我们一起回顾这历经九个月的“拆弹”故事
晴天霹雳!肝上长了14cm的大肿瘤
52岁的洪先生自2023年底开始总觉得浑身没劲儿,还常常肚子胀、爱打嗝,吃不下睡不香,人都消瘦了十多斤,街坊邻居都说他“脸色不好、瘦了”。起初以为是作息不规律造成的小毛病,可到医院就诊后,竟然发现肿瘤标记物显著升高,甲胎蛋白(AFP)升高到992.6ng/ml,同时超声检查也提示“肝脏巨大占位,恶性可能性大”。为什么会这样?检查同时发现,洪先生患有乙型肝炎,乙肝表面抗原>250U/ml,乙肝e抗体阳性。
突如其来的疾病打破了一家人平静的生活。怎么治?去哪治?能治吗?在亲戚朋友的建议下,患者来到北大医院介入血管外科门诊,找到了王健副主任。
经过一系列详细检查,发现洪先生的病情较为复杂,恐怕很难彻底根治。增强CT结果提示“肝左叶可见巨大外生性肿物,范围约11.5×10.8×14.2cm”,同时还发现“肝内存在多发转移”,伴有“肝左静脉内及肝左静脉入下腔静脉处可见低密度灶,考虑瘤栓”。这么大的一个肿瘤,而且有了肝内转移,这意味着洪先生得到根治的可能性非常低。另一方面,洪先生还合并有严重的乙肝肝硬化,这既是发生肝癌的罪魁祸首,同时也增加了肿瘤复发转移的风险、降低了各种治疗抗肿瘤治疗的耐受性和治疗效果。
3次MDT会诊,能得到手术机会吗?

面对这样复杂、严重的病情,单一学科的治疗手段并不能满足治疗需求,需要联合不同专科,共同为患者定制一个全面、个体化的综合治疗决策。为了让洪先生得到最合适的诊治,王健副主任联系肝胆胰外科、医学影像科、肿瘤内科、放射治疗科、感染疾病科、核医学科等众多专家,组织了肝胆胰肿瘤MDT会诊。

肝胆胰肿瘤MDT讨论会
第一次MDT讨论会在今年的1月,各位专家从学科专业角度分析了洪先生的情况并给出意见。本次MDT讨论为洪先生制定了详细的个体化的综合治疗策略。会后,洪先生接受了3次肝脏介入治疗,同时接受替雷利珠单抗联合仑伐替尼的靶向免疫治疗。经过介入治疗后,洪先生的血清肿瘤标记物显著下降,肝内转移病灶明显缩小,肿瘤活性有减低,但巨大病灶的大小却没有明显变化。由于受肝功能和凝血功能影响,洪先生仅使用了1次免疫治疗。好在对于靶向药物的耐受性尚可,一直坚持服用。为了进一步争取更好的治疗效果,随后给洪先生采用了钇90放射性核素治疗。
5月初,医院组织了第二次MDT讨论会。经核医学科、医学影像科专家判断,认为洪先生前期的治疗效果非常好,肿瘤活性明显下降,肿瘤体积缩小,达到部分缓解(PR)状态,同时肝内的小转移灶及静脉内癌栓均已消失。但患者最大病灶仍突出于肝外,就像一个定时“炸弹”一样,随时存在破裂出血的风险,因此建议进行手术切除以达到无瘤(NED)状态,从而巩固治疗效果,达到长期生存目的。肝胆胰外科和放射治疗科经过认真的探讨,认为钇90放射性核素治疗的效果需要经过更长时间的沉淀才能发挥最佳效果,建议再观察3个月后再评估,探寻外科手术的时机。虽然暂时还不能立即手术,但是洪先生感觉自己已经看到了生的希望。
7月29日,经历了漫长而焦急的等待,洪先生携带最新的检查结果来到了第三次MDT讨论会。令人欣喜的是,经过医学影像科和核医学科的共同评估,一致认为肿瘤活性和体积较治疗前明显缩小,已达到平台期,洪先生目前肝功能状态良好,甲胎蛋白由起初的992.6ng/ml下降至15.08ng/ml,乙肝病毒定量下降至<10IU/m l。肝胆胰外科团队果断决定为患者实施手术。
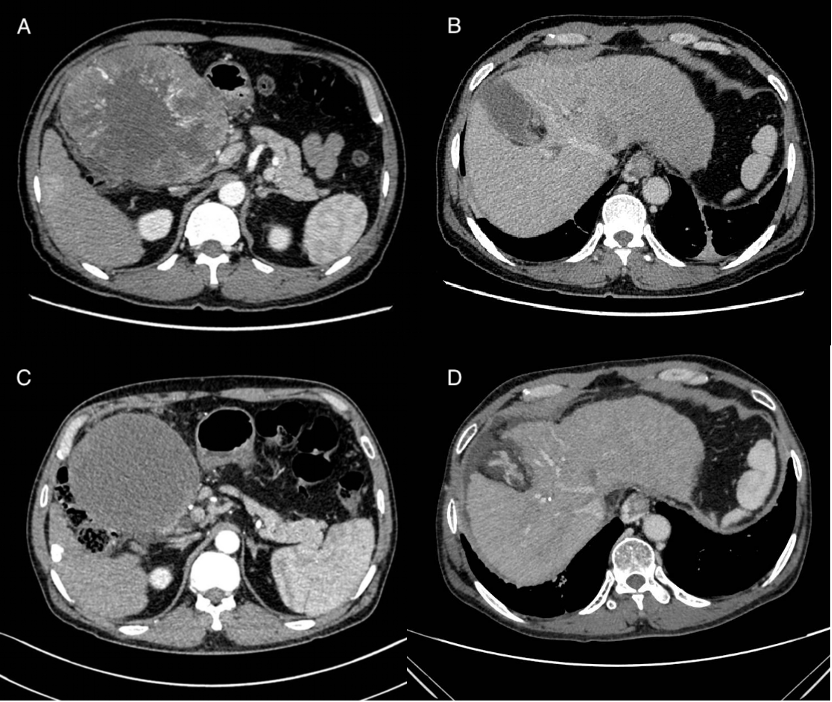
A:2024-1-18基线:肝左叶巨大占位;B:2024-1-18基线:肝硬化、肝左静脉瘤栓、食管胃底静脉曲张;C:2024-5-27:钇90治疗后1月;D:2024-8-28术前:瘤栓较前缩小
已经看到希望,却又一波三折!

然而,手术前的肝脏储备功能评估结果却带来了令人担忧的消息,洪先生的ICG15分钟滞留率达到37.2%(ICG15分钟滞留率是指通过ICG排泄试验测得的15分钟内血液中ICG的滞留率。如果滞留率小于10%,则表示肝脏储备功能正常;而如果滞留率大于30%,则术后发生肝功能衰竭的风险会显著增加),按照传统观念,这样的肝脏功能根本无法耐受肝脏手术。
但这是洪先生经过了半年努力才为自己争取来的手术机会,也是洪先生有希望继续生存下去的最好途径,甚至是唯一的办法。洪先生不想放弃,医生们同样不想放弃,大家又进入了详细的病情探讨和分析之中。
经过医生们的谨慎评估,专家认为洪先生虽然肝脏储备功能极差,但所需处理的病灶主要位于肝外,且经过药物、介入和放射性核素治疗后,不需要切除肿瘤周围正常肝脏,因此需要损失的功能性肝脏体积极小,不影响术后肝功能恢复。尽管存在手术风险,但仍可进行根治性手术。在与家属充分沟通后,大家最终决定手术切除。
在完善术前检查及准备后,9月2日,肝胆胰外科主任田孝东亲自主刀。手术过程中看到肝脏呈明显结节硬化改变,肿瘤位于左内叶下方并向外生长,与周围组织粘连严重,并侵犯了横结肠系膜血管,田孝东为洪先生施行了肝脏肿瘤切除联合横结肠部分切除吻合术。术后经过积极保肝、利尿和预防感染等治疗,洪先生于术后3周顺利出院。在术后随访中,洪先生恢复的不错,心情也很好,目前已经术后2个多月了,洪先生已经恢复到了正常生活。
最为可喜的是,手术标本病理检查结果显示,洪先生的肿瘤达到了病理完全缓解(PCR)状态,也就是说切除的标本中并无健活肿瘤细胞残留,这意味着前期的治疗效果非常好,洪先生极有可能获得治愈并长期生存。
14厘米的巨大肿瘤、肝内多发转移、历经九个月的治疗,洪先生奇迹般的故事背后,凝聚的是北大医院多个科室的共同力量,这里有医学影像科、核医学科对病灶的精准判断,有肿瘤内科制定的系统治疗方案,有介入血管外科有效的局部处理,更有肝胆胰外科适宜的时机选择与精湛的手术技术,是大家的精诚合作共同还给了洪先生一个美好的人生,而这也是北大医院永不止步的初心和使命!
(北大医院肝胆胰肿瘤MDT团队)
编辑:玉洁


