无需开刀,北大医院消化内科超级微创新技术在内镜下切除胃部肿物

近日,北大医院消化内科在大兴院区应用超级微创新技术——内镜下全层切除术(Endoscopic Full Thickness Resection,EFTR)完整切除多例胃黏膜下肿物,包括平滑肌瘤、间质瘤,最大直径超4cm,实现了无需开刀即可切除胃部肿物。
在消化道黏膜下肿瘤(SMT)治疗方面,作为消化内镜超级微创理念的临床实践之一,内镜下全层切除术(EFTR)具有独特优势,不仅可以实现无疤痕,而且能够最大限度保留消化道的正常生理结构和功能,为患者避免更大创伤及并发症的可能,通过消化内镜技术的提升,不断造福更多患者。

52岁的陈先生家住大兴区,因进餐后腹胀在当地医院行胃镜检查,发现胃底体交界有一巨大黏膜下肿物,超声内镜提示病变呈均匀低回声,起源于固有肌层,向腔内外生长,大小 2.9cm*2.5cm,考虑为间质瘤。患者为求进一步治疗,来到北大医院大兴院区消化内科戴芸主任的门诊。通过评估后,收入了大兴院区消化内科病房,并进一步完善了增强 CT 以明确肿瘤的生长方式及有无转移。患者瘤体一半以上凸向腔外,要想完整切除瘤体,需要内镜下全层切除,再封闭创面,手术难度较大。
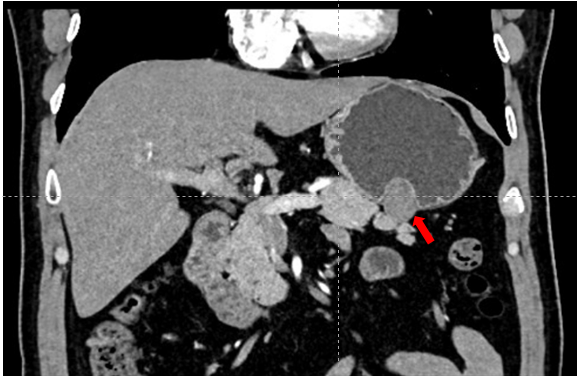
CT评估肿瘤生长方式
消化内科党支部书记兼内镜中心副主任滕贵根与胃肠外科左帅副主任医师、医学影像科刘婧副主任医师讨论,并与患者充分沟通内镜手术和外科手术两种不同治疗方案的利弊,最终确认内镜下治疗是首选方案,根据术中情况,必要时外科手术治疗。手术由滕贵根副主任实施,在麻醉科关婷婷副主任医师、内镜中心李杰、张玉倩护师的密切配合下,首先在内镜下切开黏膜层,暴露凸向胃腔的肿物,逐层剥离至浆膜层;随后主动穿孔,将内镜穿过胃壁进入到腹腔,继续分离剩余部分的瘤体,通过全层切除,完整剥离肿物。
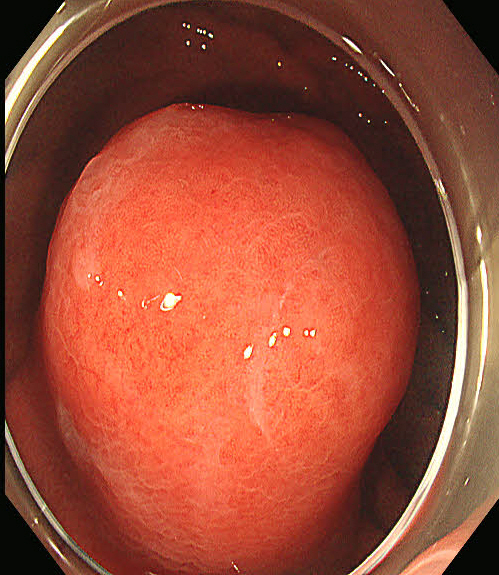
内镜下瘤体凸向胃腔部分
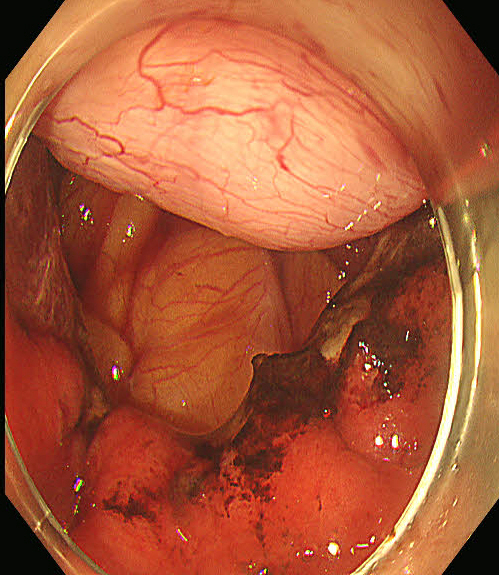
术中主动穿孔,瘤体浆膜面及腹腔
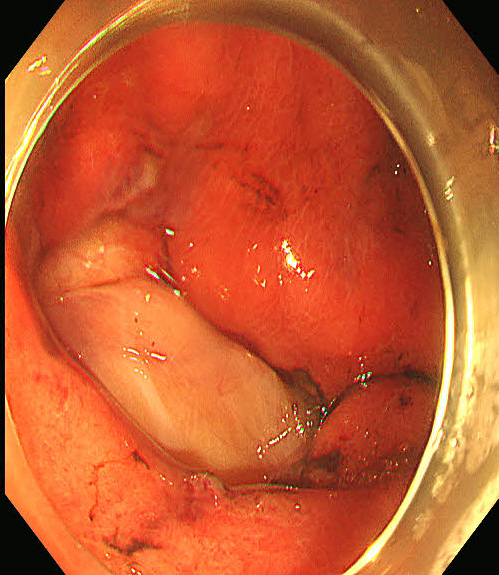
瘤体全层切除后穿孔面
手术过程中最大的风险和挑战就是出血和封闭创面,术中穿孔后,腹腔压力升高,需进行注射器排气治疗。滕贵根副主任通过高频钳电凝止血、钛夹尼龙圈荷包缝合法对创面进行了完整封闭。通过内镜下全层切除术超级微创方法,最终顺利完整切除了肿物。在麻醉医生松掉气管插管气囊后,标本经过食管三个狭窄处顺利取出,手术顺利完成。
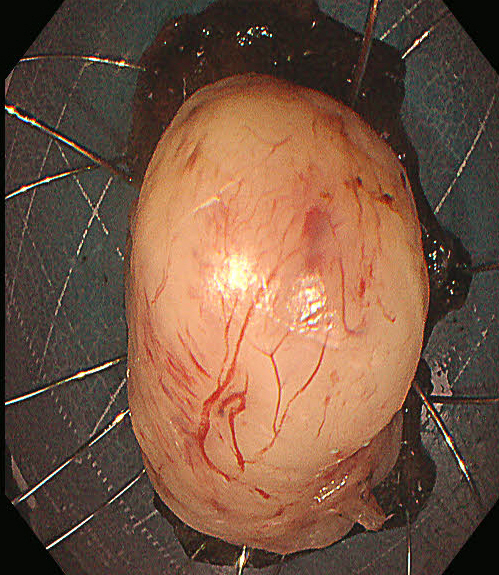
切除瘤体全貌
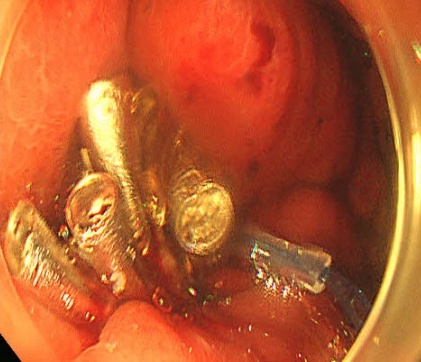
封闭创面
术后在消化内科董锦沛主治医师的精心治疗下,患者逐步恢复饮食,术后未出现出血、穿孔、腹膜炎等严重并发症。术后病理结果提示为低风险的胃间质瘤,门诊随访患者术后恢复情况良好,无不适症状。
超级微创内镜下全层切除术能够在大兴院区成功开展,离不开内镜中心、胃肠外科、麻醉科、医学影像科、病理科等多学科的大力支持,也离不开医院对内镜平台建设的投入。消化内科通过建立消化内镜多学科团队,不断提升和发展消化内镜技术,致力于为患者提供更优质、便捷的医疗服务,为医院高质量发展贡献力量。
(北大医院消化内科)
编辑:玉洁


